Consultation d’évaluation du risque
La consultation d’évaluation du risque avec la patiente qui est effectuée dans le cadre de MammoGene est sauf exception duale (gynécologue + généticien). Elle dure approximativement 30 minutes et est prise en charge par les caisses maladie de base.
L’histoire médicale est relevée avec un soin particulier pour les éléments familiaux et gynécologiques. Ces éléments sont intégrés dans un des logiciels appropriés afin d’établir le risque de survenue de cancer du sein et/ou de l’ovaire. Ce risque est exprimé en % durant la vie. Il doit être compris comme indicatif avec une marge d’erreur et non comme une prédiction absolue.
On considère qu’un risque supérieur à 17% est un risque modéré et qu’il est élevé lorsque supérieur à 30%. Selon l’importance de ce risque, diverses mesures préventives sont envisagées. Parfois le risque est moins élevé qu’on ne le supposait avant analyse et l’on peut s’en remettre à un simple dépistage tous les 2 ans dans le cadre du programme cantonal de dépistage du cancer du sein. Mais en général les patientes adressées à MammoGene pour évaluation du risque ont un risque supérieur au risque ordinaire (12%).
Le risque d’être porteuse d’une mutation génétique liée notamment au cancer du sein et/ou de l’ovaire est également évalué lors de la même consultation. S’il est supérieur à 5% ou qu’il réponde à certaines conditions (cf. Swiss Guidelines 2021 et sa mise à jour 2025), un test génétique peut être indiqué et sera éligible au remboursement pas les caisses maladie.
L’analyse est une simple prise de sang mais elle est surtout précédée par la consultation génétique duale mentionnée ci-dessus afin d’éclairer la patiente sur les conséquences -potentiellement importantes- notamment sur le plan gynécologique. Pour cette raison nous proposons une consultation conjointe d’un généticien et d’un gynécologue.
Avant de procéder à l’analyse génétique un des deux médecins adressera une lettre au médecin-conseil de l’ assurance afin de s’assurer du remboursement de l’analyse. Cette démarche est nécessaire car l’analyse a un coût significatif. Si l’assurance accepte (ce qui est le cas le plus souvent dans les indications sélectionnées) il restera à la charge de la patiente la franchise et la quote-part (10%). Si l’assurance a accepté et que la patiente consent à faire l’analyse, la prise de sang sera effectuée et le résultat sera rendu après 4-6 semaines environ. Les conséquences du résultat -quel qu’il soit- devraient être discutées par exemple lors d’une nouvelle consultation.
Comme indiqué en page d’accueil une patiente peut avoir été adressée par son médecin traitant à la consultation MammoGene.
Une femme peut aussi avoir pris d’elle-même l’initiative d’une consultation MammoGene (via contact@mammogene.com). Dans ce cas certains contrats d’assurance exigent pour le remboursement que la patiente ait été adressée par son médecin traitant bien qu’en principe une femme puisse s’adresser à un gynécologue sans en référer à son médecin traitant.
Il se peut encore que ce soit le radiologue qui détectant un risque à l’occasion d’une mammographie, propose à la patiente d’entente avec son médecin traitant de procéder lui-même à une évaluation du risque. Une discussion multidisciplinaire du cas entre le radiologue et les médecins de MammoGene peut être indiquée. Dans ce cas un compte rendu sera remis à la patiente et son médecin traitant.
Si un conseil génétique est indiqué la patiente et son médecin en seront informés et une consultation comme indiquée aux paragraphes précédents pourra être organisée par exemple auprès de MammoGene.
Remboursement et prise en charge selon le risque
La prise en charge obligatoire par les caisses maladie du risque de cancer du sein s’énonce selon 2 axes : le risque de survenue du cancer lui-même et le risque de mutations y prédisposant.
Les conditions requises justifiant le remboursement dans ces 2 axes sont les suivantes :
Pour le risque de cancer du sein lui-même il s’agit d’abord d’en évaluer l’importance puis selon d’en déterminer les mesures à prendre.
Ainsi selon l’OPAS Art.12d let.d (cf. texte complet ici) « Pour les femmes présentant un risque modérément ou fortement accru de cancer du sein en raison d’antécédents familiaux ou d’antécédents personnels comparables. Désignation à l’aide de modèles de calcul des risques (p. ex. IBIS, CanRisk) » .
Les mesures à prendre dépendront de l’importance du risque durant la vie. Cette importance est classée en 3 catégories : risque ordinaire jusqu’à 17% ; risque modéré de 17% jusqu’à 30% et risque élevé au-delà.
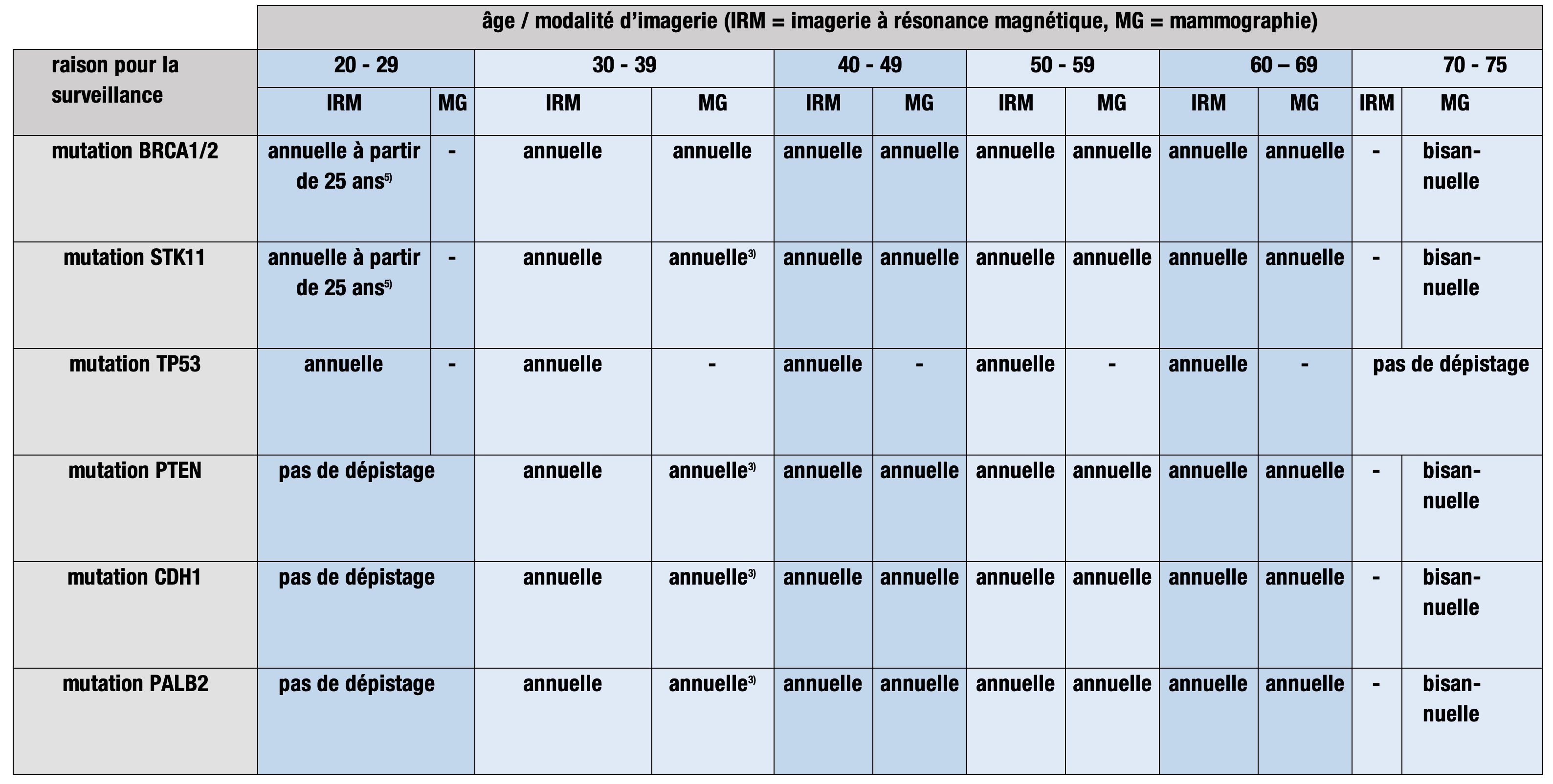
Les mesures de surveillance à prendre sont édictée dans un document de référence de l’OFSP «Schéma de surveillance» (état 01/2021, cf. Art.12d al.1 let.d).
1) seulement si densité mammaire ACR C ou D
2) A partir d’un âge 5 ans inférieur à l’âge du 1er diagnostic dans la famille, mais au plus tôt à partir de 30 ans
3) envisager examen single-view
4) annuelle, si risque au cours de la vie reste >30% ou bien si risque au cours de 10 ans >8%
6) toutefois au plus tôt à 25 ans
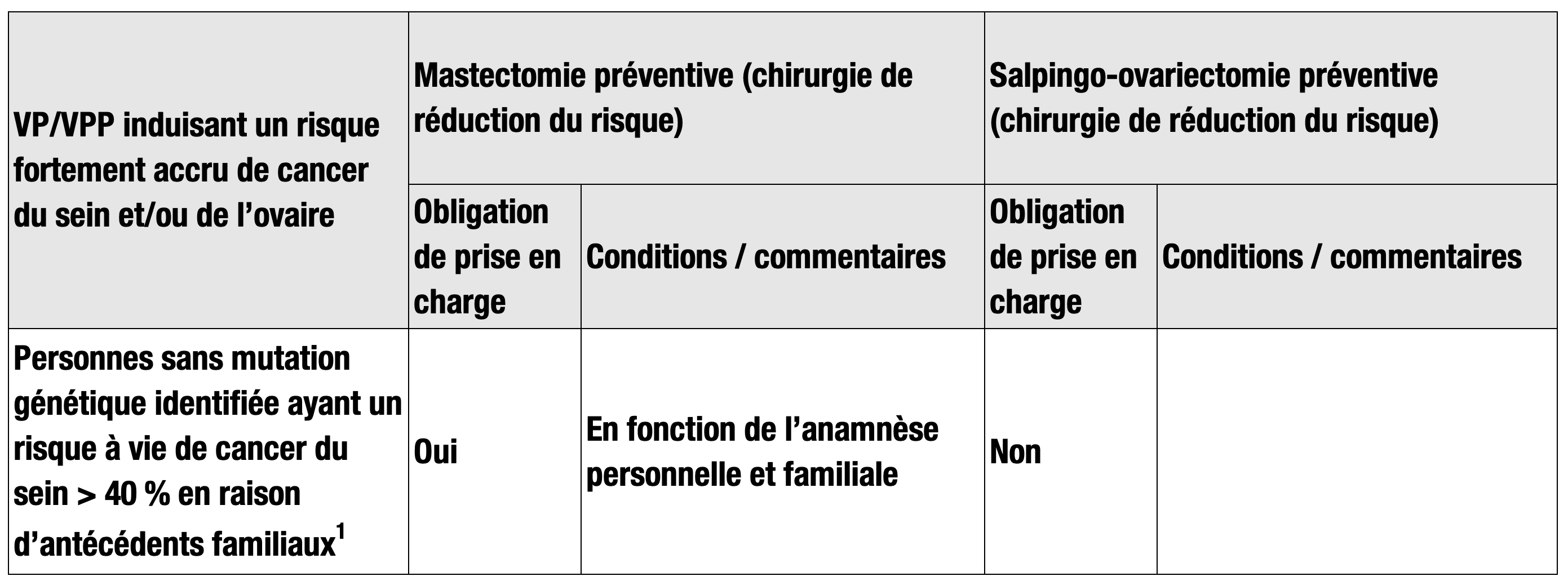
Les autres mesures -plus radicales en raison de risques supérieurs- sont édictées à l’art. 12b, let. e, OPAS (dans Documents de référence relatifs à l’ordonnance sur l’assurance-maladie (OAMal) et à l’ordonnance sur les prestations de l’assurance des soins (OPAS) et ses annexes , cf. Art.12b let.e). Elles traitent d’ablation chirurgicale, la mastectomie est l’ablation des seins et la salpingo-ovariectomie celle des ovaires et de leurs annexes (les trompes).
Leurs coûts sont pris en charge à condition que la personne concernée ait eu une consultation génétique (Art.12d, let.f).
VP : variants pathogènes et VPP: variants présumés pathogènes dans les gènes induisant un risque élevé de cancer du sein ou de l’ovaire.
1Selon un calcul réalisé avec un outil validé (p. ex. CanRisk)
À noter qu’il existe encore des mesures intermédiaires entre la surveillance et la chirurgie. Elles sont médicamenteuses et relèvent de l’évaluation du médecin et de sa patiente.
Les indications à rechercher par un test sanguin les mutations délétères associées au cancer du sein ainsi que d’autres cancers comme celui de l’ovaire figurent dans l’article « Update Swiss guideline for counselling and testing for predisposition to breast, ovarian, pancreatic and prostate cancer ». La prise en charge se fait souvent par accord préalable auprès de l’assurance par un médecin généticien FMH ou associé à un généticien FMH.
La prise en charge par l’assurance maladie des mesures possible découlant de mutations délétères se retrouve aux mêmes références citées plus haut (Documents de référence relatifs à l’ordonnance sur l’assurance-maladie (OAMal) et à l’ordonnance sur les prestations de l’assurance des soins (OPAS) et ses annexes), respectivement OFSP «Schéma de surveillance», état 01/2021, Art.12d al.1 let.d et Art.12b let.e.
Pour la surveillance :
 3) envisager examen single-view
3) envisager examen single-view
5) respectivement à partir d’un âge 5 ans inférieur à l’âge du 1er diagnostic dans la famille, si ce dernier a été posé avant l’âge de 30 ans
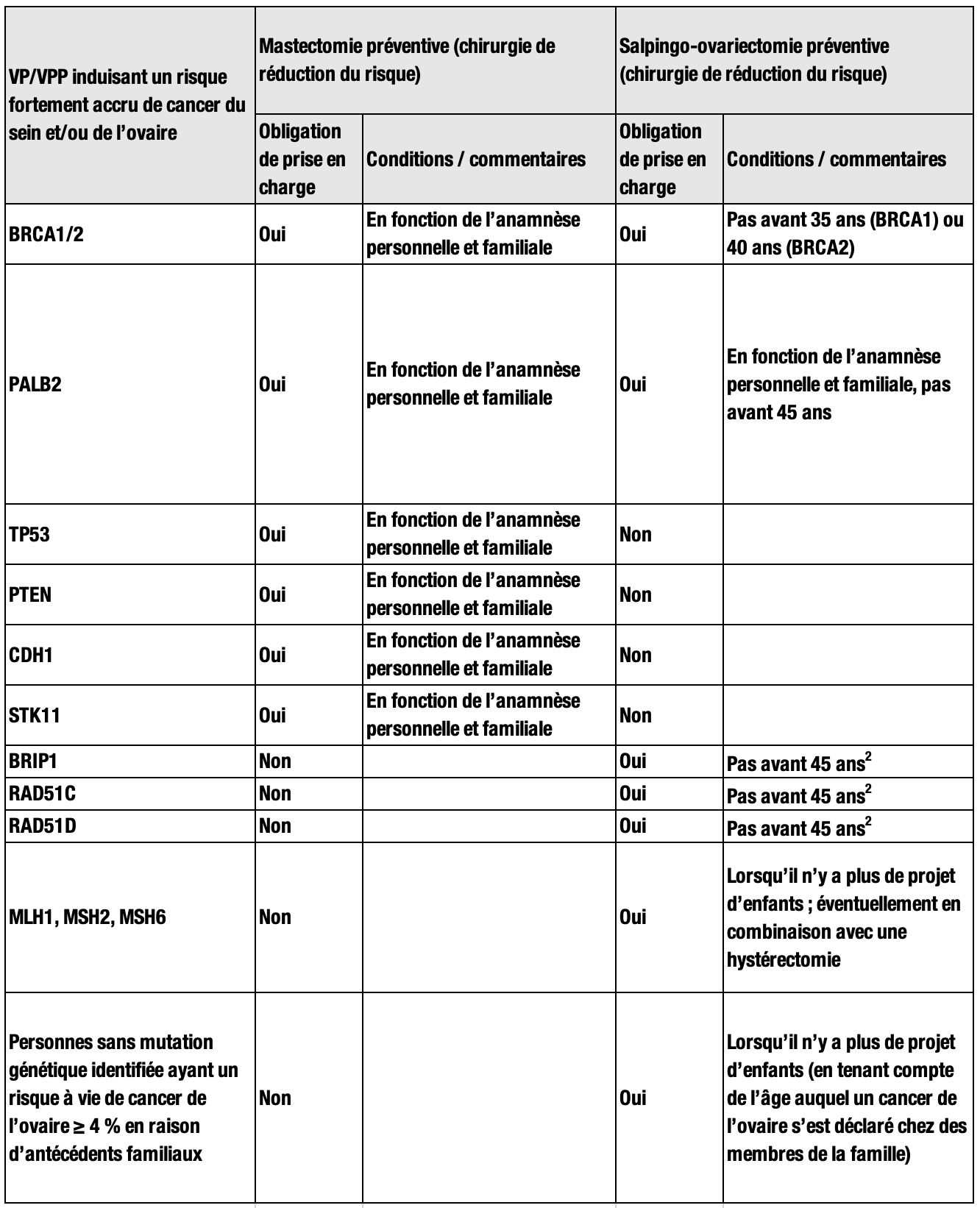
Et pour les mesures chirurgicales :
VP : variants pathogènes et VPP: variants présumés pathogènes dans les gènes induisant un risque élevé de cancer du sein ou de l’ovaire.
2Ou respectivement 5 ans plus tôt que le diagnostic prononcé dans la famille pour le membre le plus jeune
La démarche MAMMOGENE
> Une première évaluation du risque peut conduire à une consultation multidisciplinaire
> Après un conseil génétique et si approprié une analyse génétique est effectuée dans un laboratoire partenaire
> Nous procurons un rapport concernant le risque global et les mesures préventives possibles